L'athérosclérose est un processus pathologique dans lequel il y a une violation du métabolisme des graisses dans le corps. Des taux élevés de cholestérol de basse densité, circulant dans le plasma, se déposent sur les parois des vaisseaux sanguins, empêchant la libre circulation du sang. Cela conduit au développement d'une ischémie des organes et des tissus. Le cerveau et le myocarde sont particulièrement sensibles au manque d'oxygène. Cette condition se termine par un accident vasculaire cérébral ou une crise cardiaque, donc l'athérosclérose coronarienne est une menace pour la vie humaine.
Comment le cœur est alimenté en sang
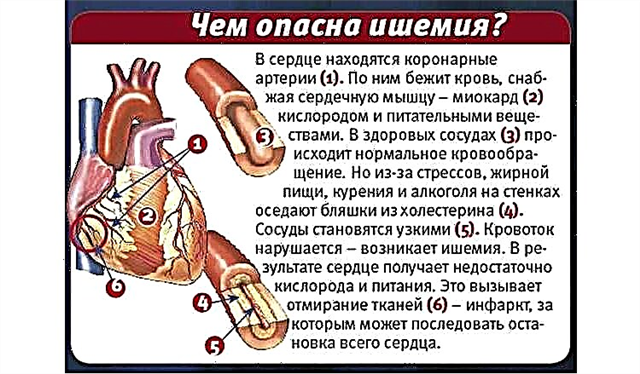
Le muscle cardiaque travaille en permanence et a besoin d'un bon apport sanguin. Pour satisfaire ses besoins, deux artères coronaires, issues de l'aorte, se rapprochent d'elle. Le vaisseau droit est responsable du flux sanguin vers la région basale postérieure, le septum et le ventricule droit. Le reste du myocarde reçoit de l'oxygène et de la nutrition de l'artère gauche, qui se ramifie dans la branche interventriculaire antérieure (LAD) et le circonflexe.
Le sang veineux est collecté par les veines coronaires dans le sinus, qui est situé dans le ventricule droit. S'il y a des plaques dans la lumière des artères, le cœur subit une demande accrue d'oxygène, qui augmente pendant l'exercice. N'obtenant pas ce dont il a besoin, le muscle commence à mourir. L'angine de poitrine, la cardiosclérose et la nécrose se développent.
Causes et localisation de l'athérosclérose coronarienne
L'athérosclérose des vaisseaux coronaires affecte les gros troncs des artères qui transportent le sang vers le myocarde, souvent des dépôts de cholestérol sont situés près des orifices. On les retrouve souvent dans la LAD, un peu moins souvent dans la branche enveloppante. Les plaques sont rares dans l'artère coronaire droite. Les signes de sclérose se trouvent dans les parties extra-muros (superficielles) des vaisseaux, tandis que dans l'intra-muros, ils restent inchangés. Le processus est caractérisé par des lésions diffuses avec divers degrés de rétrécissement.

Les raisons du développement de la pathologie sont une augmentation du taux de cholestérol et des troubles métaboliques liés à l'obésité, à la malnutrition et à une faible activité physique. Les personnes à risque sont les personnes ayant une prédisposition héréditaire et une dépendance au tabagisme. Cet écart est souvent noté chez les hommes après 45 ans et chez les femmes de plus de 55 ans.
L'athérosclérose ne se développe pas comme une pathologie locale, généralement tous les vaisseaux sont touchés. L'absence de traitement se termine par une crise cardiaque, un accident vasculaire cérébral, le développement d'une insuffisance cardiaque et cérébrale, une invalidité et la mort du patient.
Symptômes
L'athérosclérose des artères coronaires du cœur n'apparaît généralement pas au stade initial et peut être détectée accidentellement lors d'études diagnostiques. Cela est dû au fait que la lumière des vaisseaux n'est pas encore suffisamment remplie et que le flux sanguin n'est pratiquement pas perturbé. Le ralentir légèrement peut provoquer un essoufflement, une gêne thoracique en cas de stress ou de surcharge physique, de la fatigue et de la faiblesse.
Lorsque le processus s'aggrave, le patient a les plaintes suivantes:
- brûlure, pression et douleur dans la région du cœur;
- se sentir en panne;
- manque d'air.
La progression de l'athérosclérose et une diminution significative du flux sanguin se manifestent sous la forme d'attaques d'angine de poitrine. Lorsqu'une plaque se détache, elle peut passer d'un gros vaisseau à un plus petit et bloquer le flux d'oxygène dans une certaine zone du myocarde. Cela conduit au développement d'une crise cardiaque.
Diagnostique
Pour prévenir les affections aiguës aux derniers stades de la maladie, vous devez immédiatement consulter un médecin et diagnostiquer l'athérosclérose. Son but est :
- confirmation ou réfutation des dommages à la paroi vasculaire;
- clarification de la localisation et de l'étendue de la propagation du processus;
- évaluation de l'état fonctionnel des tissus ischémiques.
Méthodes de laboratoire
A l'aide de tests de laboratoire, vous pouvez :
- déterminer la progression de la pathologie;
- évaluer l'efficacité du traitement.
Pour cela, les taux de cholestérol, de lipides et de triglycérides dans le sang sont mesurés. L'image complète et détaillée qui peut être obtenue concernant le contenu de ces substances dans le plasma s'appelle un profil lipidique. Une attention particulière doit être portée au cholestérol de basse densité (LDL). C'est sa concentration qui est considérée comme athérogène. L'augmentation des triglycérides est également une menace pour la santé. Des taux élevés de lipoprotéines de haute densité (HDL) indiquent un faible risque de formation de plaques dans l'intima vasculaire.
Pour le diagnostic de l'athérosclérose, la détermination du coefficient athérogène est d'une grande importance. Il se calcule simplement. Le nombre de HDL résultant est soustrait de la quantité totale de cholestérol et divisé par le LDL. L'indicateur normal est compris entre 3 et 5 et le dépassement de la valeur indique le risque de développer une athérosclérose.
Instrumental
L'angiographie est l'étalon-or pour le diagnostic de l'ischémie myocardique. Cette méthode loin d'être nouvelle me permet, ainsi qu'à mes collègues, de déterminer clairement la cause de la douleur au cœur lors d'une crise ou d'un trouble du rythme. L'introduction d'un produit de contraste et l'observation de sa distribution dans les vaisseaux coronaires permettent d'identifier avec précision le site d'occlusion. Ce type de recherche permet d'établir un diagnostic précis et de déterminer la méthode de traitement. Son inconvénient est son caractère invasif élevé et la nécessité d'une préparation minutieuse.
La tomodensitométrie à l'aide d'un agent de contraste vous permet d'obtenir une image tridimensionnelle du vaisseau affecté et d'évaluer l'état du cœur qui subit des changements. L'IRM permet d'envisager la pathologie sous forme volumétrique et en haute qualité, alors que le recours à une administration médicamenteuse supplémentaire n'est pas nécessaire. Mais ce test ne peut pas être fait s'il y a un stimulateur cardiaque ou d'autres impuretés métalliques dans le corps.
Caractéristiques de la sclérose coronarienne sténosante
Lors de l'utilisation de diverses techniques, il est possible de déterminer l'athérosclérose de l'artère coronaire avec sténose par les signes suivants:
- une diminution prononcée de la vitesse du flux sanguin dans la zone touchée;
- la présence d'une plaque recouvrant la lumière à 50 % ou plus de la norme ;
- modifications du myocarde dans la région de l'artère coronaire rétrécie.
Traitement
Le point le plus important dans le traitement de l'athérosclérose des vaisseaux cardiaques est la normalisation du métabolisme des lipides. A cet effet, appliquez :
- Un régime avec restriction ou élimination complète des graisses animales et des aliments riches en cholestérol.
- Médicaments pour l'inhibition, l'absorption, le clivage des LDL.
- Opérations visant à rétablir un flux sanguin optimal dans les artères coronaires.
Quels médicaments prendre
Pour le moment, je peux recommander plusieurs types de médicaments qui aideront à ralentir la progression de la maladie :
- Les médicaments les plus efficaces sont les statines. Ils vous permettent de réduire rapidement le taux de cholestérol et, avec une utilisation constante, de le maintenir dans la plage acceptable. Le plus fort est considéré comme la rosuvostatine, qui est prescrite en cas d'inefficacité des médicaments d'autres générations. Le plus étudié est l'atorvastatine, il est recommandé pour une utilisation à vie et aide à prévenir le développement de crises cardiaques.
- Fibrate. Ils aident à normaliser le métabolisme des graisses, à éliminer les excès de lipides avec la bile. Ils sont pris principalement dans le diabète sucré. En association avec les statines, ils sont prescrits extrêmement rarement, uniquement en cas d'hyperlipidémie familiale. Représentants de ce groupe : Regulip, Bezafibrat.
- Un acide nicotinique. Le plus souvent, il est utilisé sous forme injectable, mais il est également disponible en comprimés (Nicéritol, Enduracine).L'outil aide à élargir la lumière des vaisseaux sanguins et à soulager les spasmes. Il est utilisé en cours de deux semaines trois fois par an.
- Le nouveau médicament Ezetimibe abaisse le taux de lipides en inhibant leur absorption dans l'intestin, contrairement aux médicaments ci-dessus, il n'affecte pas l'excrétion de la bile et ne bloque pas la synthèse du cholestérol dans les cellules du foie. Dans une forme particulièrement sévère d'athérosclérose, il peut être recommandé de l'utiliser avec des statines.
- Acides gras insaturés oméga-3. Aide à stabiliser les plaques de cholestérol, ralentit leur croissance. Contenu dans les préparations Huile de poisson, Vitrum Cardio Omega 3, Omeganol Forte. Bien toléré et combiné avec d'autres médicaments.
Techniques chirurgicales
Lorsque l'athérosclérose sténosante des artères coronaires progresse, le seul moyen de sauver la vie du patient est d'effectuer une opération. Le but de l'intervention est de rétablir le flux sanguin vers la zone touchée. Pour cela, les actions suivantes sont effectuées :
- Pontage et prothèses des vaisseaux coronaires. Il n'est pas utilisé pour l'insuffisance cardiaque avancée sévère et d'autres pathologies au stade terminal. Une longue période de récupération est attendue.
- Stenting et angioplastie. Il peut être utilisé avec un rétrécissement modéré de la lumière du vaisseau, non utilisé en cas de blocage complet.
Le traitement chirurgical peut améliorer considérablement l'état du patient. Chez de nombreux patients, la capacité de travail est restaurée, la tolérance myocardique à l'activité physique augmente et les crises d'angine cessent.
Conseil du médecin: comment améliorer la condition
Je voudrais conseiller aux patients atteints d'athérosclérose, afin de prévenir sa progression et d'améliorer la qualité de vie, de respecter les règles suivantes :
- Respect d'un régime. Si vous êtes en surpoids, l'apport calorique quotidien total ne doit pas dépasser 2200 kcal. Dans ce cas, le BZHU est calculé comme suit : 100/30/70 g Le nombre de produits contenant du cholestérol ne dépasse pas 30 g/jour. Sans obésité, vous pouvez consommer 2 700 kcal, tandis que les protéines - 100 g, les glucides - jusqu'à 400 g, les graisses - jusqu'à 80 g. La moitié des lipides recommandés doit être d'origine végétale.
- Marche dosée en présence de signes de maladie coronarienne. Pour ce faire, vous devez choisir un itinéraire spécial (terrenkur). La distance de départ doit être de 500 m, vous pouvez faire une petite pause toutes les 5 minutes. En 60 secondes, vous devez faire 60 à 70 pas. Il est nécessaire d'augmenter la charge de 200 m par jour - jusqu'à un kilomètre.
- Au stade initial de l'athérosclérose, il est nécessaire de marcher 5 km par jour, en augmentant progressivement la distance à 10 km à une vitesse de 5 km / h. L'accélération doit être effectuée de temps en temps. Après le libre passage de toute la distance, vous pouvez commencer à courir et l'alterner avec la marche.
Avec un exercice régulier et le respect d'un régime, le pronostic pour la durée et l'amélioration de la qualité de vie devient plus favorable. Ceci est confirmé par de nombreuses études internationales.