Ce que c'est
 Insuffisance cardiaque (ci-après HF) Est une maladie dans laquelle le cœur, en raison d'une fonction de pompage altérée, devient incapable de fournir aux tissus du corps humain une quantité suffisante de sang. En conséquence, le corps manque d'oxygène et de nutriments, ce qui se manifeste par les symptômes et les plaintes correspondants.
Insuffisance cardiaque (ci-après HF) Est une maladie dans laquelle le cœur, en raison d'une fonction de pompage altérée, devient incapable de fournir aux tissus du corps humain une quantité suffisante de sang. En conséquence, le corps manque d'oxygène et de nutriments, ce qui se manifeste par les symptômes et les plaintes correspondants.
Causes de l'insuffisance cardiaque
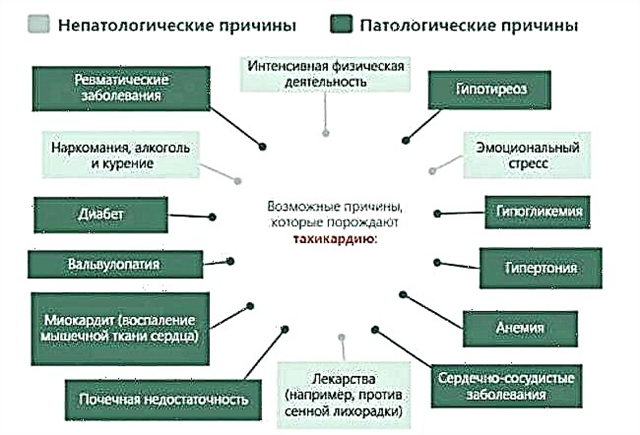
Les causes suivantes d'insuffisance cardiaque sont distinguées:
- Les principaux (ils représentent 75-85%) :
- ischémie cardiaque;
- hypertension artérielle.
- Moins fréquent (15-25%) :
- cardiomyopathie (dommages au muscle cardiaque dus aux effets toxiques de l'alcool, des composés chimiques, ainsi que des modifications héréditaires de la structure de l'organe);
- cardiopathie inflammatoire : endocardite, myocardite.
- Rare (jusqu'à 5% de tous les cas):
- maladie péricardique;
- troubles du rythme et de la conduction;
- maladies du tissu conjonctif :
- le lupus érythémateux disséminé;
- sclérodermie;
- dermatomyosite;
- vascularite systémique;
- sarcoïdose;
- pathologie du système neuroendocrinien :
 Diabète;
Diabète;- modifications de la fonction thyroïdienne (hyper-, hypothyroïdie);
- troubles des glandes surrénales :
- phéochromocytome;
- le syndrome de Cohn ;
- la maladie d'Addison ;
- pathologie de l'hypophyse et de l'hypothalamus;
- obésité;
- maladie pulmonaire chronique;
- Troubles métaboliques;
- tumeurs de localisation différente;
- malformations du système cardiovasculaire chez les nouveau-nés;
- irradiation et thérapie avec des médicaments agressifs;
- grossesse.
Comment la maladie se développe: la pathogenèse et ses mécanismes
Compte tenu de la grande variété de causes de l'insuffisance cardiaque, il existe différentes options pour son développement. Dans le tableau ci-dessous, nous avons décrit tous les changements majeurs dans le muscle cardiaque qui conduisent à l'IC. Il existe également des maladies indiquées qui entraînent des perturbations de la structure du myocarde.
| Cause physiopathologique | Mécanisme | Quelles pathologies sont typiques et pourquoi |
|---|---|---|
| Surcharge du volume du ventricule gauche (ci-après VG) | En diastole (une période de relaxation du cœur), il y a une quantité excessive de sang dans le VG, ce qui entraîne une dilatation (étirement excessif) de ses parois | Insuffisance aortique, insuffisance rénale |
| Surcharge résistance BT | L'apparition d'une obstruction du flux sanguin du ventricule gauche. Pour le surmonter, le cœur a besoin de se contracter plus fortement, ce qui entraîne une usure du myocarde. | Hypertension artérielle, sténose aortique |
| Lésion myocardique primaire | Les cardiomyocytes, en raison d'une violation de leur structure, ne peuvent pas assurer la fonction de pompage normale du cœur | Cardiopathie ischémique : infarctus du myocarde et cicatrices après celui-ci, angine de poitrine et hibernation (état transitoire de « sommeil » des cardiomyocytes après une violation de leur approvisionnement en sang) |
| Violation du remplissage ventriculaire gauche ou ventriculaire droit | La période de relaxation du cœur est raccourcie, le sang n'a pas le temps de remplir complètement les cavités du cœur. De ce fait, un volume est expulsé dans la systole, ce qui est inférieur à celui prévu. | Tachycardie (en raison d'une augmentation de la fréquence des contractions cardiaques par minute, la diastole diminue naturellement - l'intervalle entre elles); péricardite, sténose auriculo-ventriculaire, tumeur (obstruction mécanique à la circulation sanguine), hypertrophie concentrique (caractéristique de l'hypertension artérielle) |
| Besoins métaboliques accrus des tissus | Les cellules cardiaques s'affaiblissent à cause de la faim d'oxygène et d'énergie | Hypoxie, anémie, maladies pulmonaires chroniques (altération de la saturation en oxygène du sang dans les capillaires des voies respiratoires inférieures), augmentation de l'activité métabolique (avec hyperthyroïdie, grossesse) |
Et pour résumer, la survenue d'une insuffisance cardiaque peut se résumer en plusieurs points :
 certaines raisons spécifiques violent la structure du tissu musculaire du cœur ou lui assignent des tâches insupportables;
certaines raisons spécifiques violent la structure du tissu musculaire du cœur ou lui assignent des tâches insupportables;- les cellules saines commencent à « labourer » pour trois pour répondre aux besoins du corps en sang ;
- pendant un certain temps, les cardiomyocytes actifs sauvent la situation, ce qui ne permet pas aux symptômes de la maladie d'apparaître (c'est ce qu'on appelle le stade de compensation);
- après un certain temps, le travail du cœur est perturbé et la personne entre dans la phase de décompensation, lorsque les signes d'IC deviennent évidents.
Classification, types et classes fonctionnelles d'insuffisance cardiaque
Sur la base du mécanisme de développement de la maladie, il existe:
- variante systolique - en raison de la dilatation du myocarde, la contractilité du muscle cardiaque est altérée;
- option diastolique - en raison de l'hypertrophie des cardiomyocytes, ils perdent la capacité de se détendre complètement.
Selon le taux de développement, la maladie est divisée en:
- HF aiguë - se développe en quelques jours, heures;
- l'insuffisance cardiaque chronique est une variante lentement progressive, les symptômes augmentent sur plusieurs années.
L'insuffisance cardiaque est classée selon le degré de diminution de la fonction ventriculaire gauche (par échographie) en :
- IC avec dysfonctionnement systolique du VG (fraction d'éjection inférieure à 45 %) ;
- HF avec activité VG préservée (EF dépasse 45 %).
Le plus important en pratique est la classification des CH par classes fonctionnelles. Il vous permet de contrôler clairement la dynamique de l'état du patient et l'efficacité de la thérapie utilisée.
Classes fonctionnelles CH :
| Classer | Conditions d'apparition des symptômes : essoufflement, fatigue, palpitations |
|---|---|
| ?? | Se produit avec une activité physique intense |
| II | Apparaît dans le cas d'un niveau d'activité physique habituel (nécessaire pour continuer la vie à un rythme normal) |
| ?? | Avec un effort physique minimal (difficile de s'occuper de soi, se promener dans la pièce) |
| IV | Dans un état de repos complet |
Cette classification est dynamique, le patient peut passer dans une classe supérieure sous l'influence du traitement.
Le degré d'insuffisance cardiaque
Mais les stades de l'insuffisance cardiaque reflètent des dommages structurels au myocarde, qui ne peuvent plus être régénérés sous l'influence de la thérapie.
Stades de l'insuffisance cardiaque
| Étape | Défaillance circulatoire | L'essence des violations |
|---|---|---|
| ?? | Initiale | Au repos, le tableau clinique est normal |
| ?? | Modérer | Seul le fonctionnement du cœur (l'ensemble du myocarde ou ses différentes parties) est altéré |
| ?? | Important | L'ensemble du système circulatoire souffre complètement |
| ?? | Entièrement décompensé | De graves troubles hémodynamiques entraînent des dommages irréversibles aux organes et aux systèmes |
Symptômes et signes d'insuffisance cardiaque
En étudiant les classifications, le lecteur attentif a déjà compris dans son esprit les principaux symptômes de l'IC. Cependant, ces manifestations symboliques ne sont pas les seules pour cette pathologie.
Aspect typique et plaintes du patient
 Avec une insuffisance cardiaque sévère, le patient prend une pose nommée "orthopnée": il est assis avec des oreillers. La tête et le haut du dos sont légèrement inclinés vers l'arrière. Les membres sont baissés. Cette position assure le dépôt (accumulation) de sang dans les bras et les jambes, ce qui minimise la charge sur le cœur épuisé.
Avec une insuffisance cardiaque sévère, le patient prend une pose nommée "orthopnée": il est assis avec des oreillers. La tête et le haut du dos sont légèrement inclinés vers l'arrière. Les membres sont baissés. Cette position assure le dépôt (accumulation) de sang dans les bras et les jambes, ce qui minimise la charge sur le cœur épuisé.
La peau peut être pâle, avec une acrocyanose (coloration bleue des parties périphériques : le bout du nez, les doigts, les oreilles). En outre, l'œdème congestif est caractéristique, qui :
- sont de nature ascendante (apparaissent d'abord sur les pieds et les jambes);
- apparaissent le soir et aux premiers stades passent la nuit;
- froid et ferme au toucher;
- peut prendre une teinte bleutée.
Il peut y avoir une ascite (liquide dans l'abdomen) ou même une anasarque (gonflement sur tout le corps).
Les signes d'insuffisance cardiaque se manifestent par des plaintes caractéristiques :
- fatigue (il faut plus de temps pour récupérer de l'activité physique qu'avant) ;
- somnolence (mais même le sommeil normal dans les derniers stades n'est obtenu qu'en position assise);
- essoufflement (selon la classe fonctionnelle);
- toux (souvent nocturne);
- des nausées et des vomissements sont possibles;
- perte d'appétit;
- palpitations;
- vertiges.
Changement de fréquence cardiaque
Comme la fonction de pompage du VG en souffre, le pouls sera souvent affaibli (la paroi de l'artère tremble avec une onde de pouls avec moins de force) et rapide (plus de 90 par minute).
En présence d'arythmies, il peut ainsi devenir irrégulier (battements à des intervalles de temps différents), ralenti (moins d'une fois par seconde), voire être déficitaire (lorsque la fréquence du pouls ne correspond pas au nombre de battements cardiaques à égalité temps).
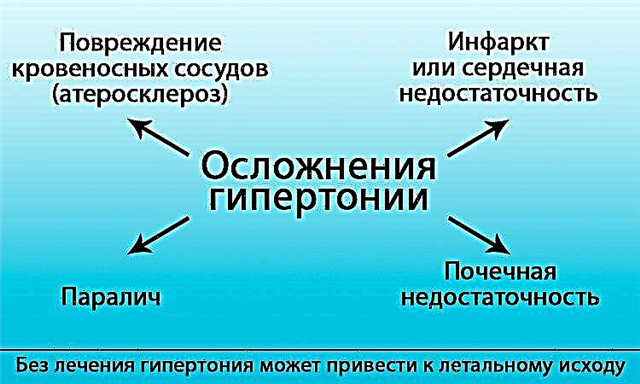
Comment se comporte la pression artérielle en cas d'insuffisance cardiaque ?
Dans une situation où le phénomène de l'IC est précédé par l'hypertension, les chiffres de l'hypertension artérielle sont caractéristiques. Mais dans les conditions aiguës, les intoxications, l'insuffisance cardiaque peuvent s'accompagner d'hypotension et même de choc ou de collapsus (diminution critique de la pression artérielle).
Méthodes de diagnostic de la maladie
Entretien et examen général du patient : comment reconnaître la maladie ?
 Au cours de l'enquête, une attention particulière doit être accordée aux symptômes d'insuffisance cardiaque tels que fatigue excessive et essoufflement, sensation d'essoufflement lors d'un effort physique.
Au cours de l'enquête, une attention particulière doit être accordée aux symptômes d'insuffisance cardiaque tels que fatigue excessive et essoufflement, sensation d'essoufflement lors d'un effort physique.
À l'examen, il convient de prêter attention à la position de l'orthopnée (un diagnostic différentiel avec une crise d'asthme est nécessaire) et de l'œdème caractéristique. Un gonflement et une pulsation des veines du cou peuvent être trouvés (ce symptôme est plus facile à voir si le patient est allongé sur le dos).
Symptômes d'insuffisance cardiaque sur une prise de sang : ont-ils une valeur ?
L'IC dans un test sanguin général peut se manifester par une anémie (hémoglobine inférieure à 120 hl). Si vous le corrigez, la capacité du sang à transporter l'oxygène s'améliorera, ce qui compense légèrement le dysfonctionnement de pompage du cœur. L'hématocrite (le rapport entre les cellules sanguines et le plasma) peut augmenter en cas de dyspnée sévère.
Une telle analyse n'a pas de valeur diagnostique.
CH sur le cardiogramme
Le cardiogramme d'insuffisance cardiaque reflète un large éventail de troubles. Vous pouvez enregistrer les écarts suivants :
| Le changement | Image électrocardiographique |
|---|---|
| Tachycardie sinusale | Complexes normaux, mais avec une fréquence de plus de 90 par minute |
| Bradycardie sinusale | La forme des dents est conforme aux normes, mais sur l'électrocardiogramme (ECG), moins d'un battement par seconde est enregistré |
| Fibrillation auriculaire | Au lieu de l'onde P - de petites ondes, les processus électriques dans le myocarde d'autres parties du cœur ne sont pas perturbés |
| Arythmie ventriculaire | Avec une fréquence inférieure à 60 par minute, les complexes ventriculaires dilatés et déformés sont enregistrés sur l'ECG |
| Ischémie ou infarctus du myocarde | En présence d'une onde Q pathologique et d'écarts du segment ST par rapport à l'isoligne |
| Hypertrophie VG | Augmentation de l'onde R dans les dérivations thoraciques gauche, déviation de l'axe électrique du cœur vers la gauche |
| Tension réduite | Les complexes enregistrés sont normaux, mais la hauteur de toutes les dents est réduite plusieurs fois |
L'échographie du cœur comme principale méthode pour clarifier le diagnostic
Pour poser un diagnostic d'IC, il est nécessaire d'identifier une baisse de la fonction de pompage du ventricule gauche. Une échographie (échocardiographie, ou EchoKG) aidera à évaluer les processus hémodynamiques dans le cœur. Cette méthode est considérée comme l'étalon-or pour le diagnostic de l'insuffisance cardiaque.
Quelques signes d'insuffisance cardiaque à l'échocardiographie du cœur
| Signe | Le changement | Signification clinique |
|---|---|---|
| Fraction d'éjection VG | Diminution (inférieure à 45 %) | Détermine la gravité de l'état du patient |
| fonction VG | Dyskinésie, akinésie, hypokinésie (mouvement anormal du muscle cardiaque) | Indique une violation de la structure du myocarde |
| Dimension télédiastolique | Augmente à 60 mm ou plus | Indiquer une surcharge de volume |
| Dimension télésystolique | Pousse jusqu'à 45 mm et plus | |
| Epaisseur de paroi BT | Plus de 11-12 mm | Hypertrophie. Peut-être en raison d'une surcharge de résistance |
Lors de l'échocardiographie, beaucoup plus d'indicateurs sont analysés. Cependant, celles décrites sont les plus illustratives.
Les méthodes supplémentaires de l'étude de l'asystolie
Le patient peut subir les études instrumentales et de laboratoire suivantes :
 Radiographie des organes thoraciques (vous pouvez voir l'expansion de l'ombre du cœur et le suintement du parenchyme des poumons avec exsudat - la partie liquide du sang);
Radiographie des organes thoraciques (vous pouvez voir l'expansion de l'ombre du cœur et le suintement du parenchyme des poumons avec exsudat - la partie liquide du sang);- test sanguin biochimique (y compris la détermination des niveaux d'hormones);
- échocardiographie de stress (l'utilisation d'un facteur provoquant aidera à diagnostiquer des troubles cachés);
- imagerie par résonance magnétique du cœur (les paramètres de toutes les structures sont visualisés);
- tomodensitométrie (surtout si une maladie coronarienne est suspectée);
- ventriculographie radionucléide (pour établir la fraction d'éjection et le niveau d'irrigation sanguine du myocarde);
- coronarographie (pour déterminer le degré de perméabilité des vaisseaux coronaires).
Traitement de l'insuffisance cardiaque
La prise en charge d'un patient insuffisant cardiaque doit commencer (si possible) par l'élimination du facteur étiologique. Sinon, un traitement symptomatique est la première ligne.
Le patient doit se voir recommander une alimentation avec restriction en sel à 5 g par jour. En ce qui concerne le régime d'alcool, dans les stades sévères, vous ne devez pas consommer plus d'un litre de liquide par jour.
Schéma de traitement selon les dernières recommandations mondiales
Médicaments pour le traitement de l'insuffisance cardiaque
| Grouper | Représentants | Dose quotidienne (mg) |
|---|---|---|
| Inhibiteurs de l'enzyme de conversion de l'angiotensine | Captopril | 150 |
| énalapril | 40 | |
| Lisinopril | 60 | |
| Ramipril | 10 | |
| Bêta-bloquants | bisoprolol | 10 |
| Carvédilol | 50 | |
| Métoprolol | 200 | |
| Nébivalol | 10 | |
| Anagonistes des récepteurs minéralcorticoïdes | Eplérénone | 50 |
| Spironolactone | 50 | |
| Bloqueurs des récepteurs de l'angiotensinogène | Candésartan | 32 |
| Valsartan | 320 | |
| Losartan | 150 | |
| Si inhibiteur de canal | Ivabradin | 15 |
| Glycosides cardiaques | Digoxine | 0,125 |
| Diurétiques de l'anse | Furasémide | 150 |
| Torasémide | 15 | |
| Diurétiques thiazidiques | Hydrochlorothiazide | 50 |
| Indapamide | 5 | |
| Anticoagulants | Rivaroxaban | 20 |
| L'acide acétylsalicylique | 75 |
Le cardiologue sélectionne, selon la technique recommandée, une combinaison de plusieurs médicaments, en fonction des caractéristiques de l'évolution de l'insuffisance cardiaque chez un patient individuel.
Il existe des comprimés contenant une combinaison de plusieurs médicaments de différents groupes à la fois.
Prévention de l'IC
Primaire: un mode de vie sain, en évitant la nicotine et en minimisant l'alcool. Traitement des pathologies pouvant conduire à l'IC. Études préventives périodiques chez les personnes à risque.
Secondaire: correction médicamenteuse des manifestations de l'insuffisance cardiaque afin d'empêcher la progression et d'améliorer le bien-être du patient.
Tertiaire: rééducation du patient.
Pronostic du patient : est-il possible d'influencer le devenir du patient et comment le faire ?
 Étant donné que l'IC est souvent la manifestation d'un degré extrême d'influence négative sur le cœur de tout facteur, le pronostic est décevant : une personne ne pourra pas récupérer complètement. Mais un traitement bien choisi permettra d'éviter d'éventuelles complications, d'augmenter l'espérance de vie et même d'améliorer la qualité de vie.
Étant donné que l'IC est souvent la manifestation d'un degré extrême d'influence négative sur le cœur de tout facteur, le pronostic est décevant : une personne ne pourra pas récupérer complètement. Mais un traitement bien choisi permettra d'éviter d'éventuelles complications, d'augmenter l'espérance de vie et même d'améliorer la qualité de vie.
L'insuffisance cardiaque survient dans le contexte d'une sorte de maladie, ce qui la complique. Par exemple, un accident vasculaire cérébral avec hypertension est terrible en soi, et encore plus en combinaison avec une décompensation HF. Le pronostic dépend donc aussi du degré de contrôle des pathologies concomitantes.
Conclusions
L'insuffisance cardiaque peut affecter toute personne de tout âge. C'est tellement grave que c'est le motif de l'inscription d'un handicap (à partir du deuxième degré).
Le dysfonctionnement cardiaque se manifeste par un œdème (par le mécanisme gyrostatique et dû à une lymphostase), un essoufflement et une diminution de la tolérance à l'exercice.
Pour prévenir l'IC, vous devez adhérer aux principes d'un mode de vie sain, et pas sporadiquement, mais dès le plus jeune âge jusqu'à l'obtention du statut de personne âgée. S'il existe des maladies chroniques, il est nécessaire de contrôler leur évolution.

 Diabète;
Diabète; certaines raisons spécifiques violent la structure du tissu musculaire du cœur ou lui assignent des tâches insupportables;
certaines raisons spécifiques violent la structure du tissu musculaire du cœur ou lui assignent des tâches insupportables; Radiographie des organes thoraciques (vous pouvez voir l'expansion de l'ombre du cœur et le suintement du parenchyme des poumons avec exsudat - la partie liquide du sang);
Radiographie des organes thoraciques (vous pouvez voir l'expansion de l'ombre du cœur et le suintement du parenchyme des poumons avec exsudat - la partie liquide du sang);